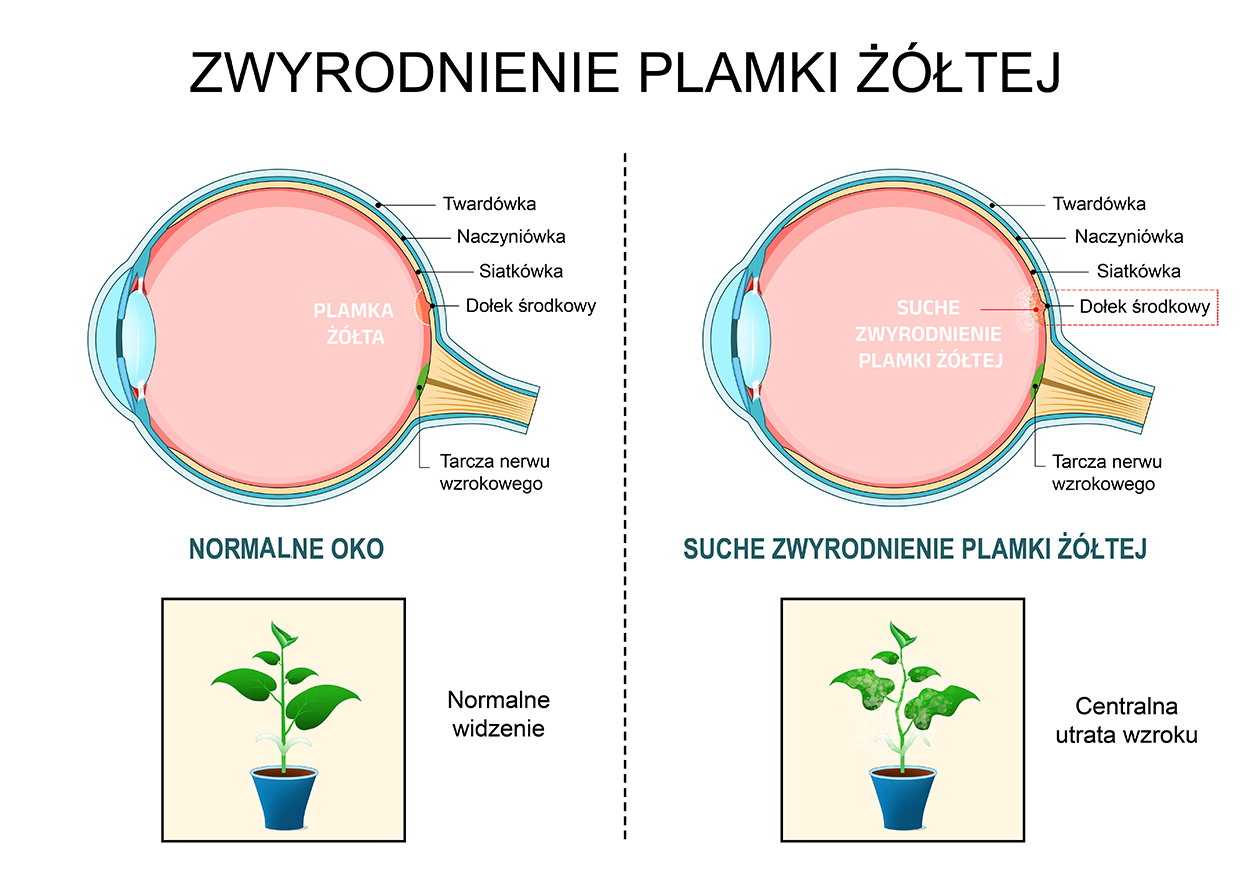
Zwyrodnienie plamki żółtej związane z wiekiem (AMD - Age-related Macular Degeneration) to przewlekła, postępująca choroba degeneracyjna centralnej części siatkówki, prowadząca do pogorszenia widzenia centralnego i znacznego ograniczenia funkcji wzrokowych. Jest jedną z głównych przyczyn nieodwracalnej utraty wzroku u osób powyżej 50. roku życia. AMD dotyczy plamki - obszaru siatkówki odpowiedzialnego za widzenie szczegółowe i kolorowe.
Patofizjologia
Plamka żółta (macula lutea) to obszar siatkówki o najwyższym zagęszczeniu czopków, który odpowiada za ostre widzenie. W AMD dochodzi do stopniowego uszkodzenia fotoreceptorów, nabłonka barwnikowego siatkówki i choriokapilar, co prowadzi do zaniku funkcji plamki.
Główne mechanizmy choroby obejmują:
1. |
Akumulację złogów lipidowo-białkowych (druzów) - odkładają się między nabłonkiem barwnikowym a błoną Brucha, prowadząc do upośledzenia transportu składników odżywczych do siatkówki. |
2. |
Niedokrwienie i atrofia plamki - w postaci suchej AMD dochodzi do degeneracji nabłonka barwnikowego i zaniku fotoreceptorów. |
3. |
Neowaskularyzacja naczyniówkowa (CNV - choroidal neovascularization) - w postaci wysiękowej patologiczne naczynia wrastają pod siatkówkę, co prowadzi do obrzęku, wysięków i krwotoków. |
Postacie AMD
1. Sucha postać AMD (non-exudative, atrophic AMD)
Stanowi około 85-90% przypadków.
Charakteryzuje się powolnym postępem i stopniowym zanikiem nabłonka barwnikowego oraz fotoreceptorów.
W siatkówce odkładają się druzy - złogi tłuszczowo-białkowe, które upośledzają funkcję plamki.
W zaawansowanej formie prowadzi do zaniku geograficznego, czyli całkowitego obszarowego uszkodzenia plamki.
Brak skutecznego leczenia, ale suplementacja antyoksydantami (AREDS2) może spowolnić progresję.
2. Wysiękowa postać AMD (exudative, neovascular AMD)
Występuje u około 10-15% pacjentów, ale odpowiada za większość przypadków ciężkiego uszkodzenia wzroku.
Dochodzi do patologicznej neowaskularyzacji naczyniówkowej (CNV), w wyniku której nowe, nieszczelne naczynia przenikają przez błonę Brucha i powodują wysięki, krwotoki oraz bliznowacenie plamki.
Objawia się nagłym pogorszeniem ostrości wzroku, falowaniem linii prostych (metamorfopsja), mroczkiem centralnym i zniekształceniem obrazów.
Leczenie anty-VEGF (ranibizumab, aflibercept) hamuje progresję choroby.
Objawy kliniczne
AMD często rozwija się powoli, ale w przypadku postaci wysiękowej objawy mogą pojawić się nagle.
Pogorszenie widzenia centralnego - utrudnia czytanie, pisanie i rozpoznawanie twarzy.
Zniekształcenie obrazu (metamorfopsja) - linie proste wydają się faliste lub wygięte.
Mroczek centralny (scotoma) - ciemna plama w centrum pola widzenia.
Obniżona percepcja kontrastu i barw - obrazy stają się wyblakłe.
Fotofobia i trudności w adaptacji do zmiany oświetlenia.
Diagnostyka
1. |
Badanie dna oka (oftalmoskopia, fundoskopia) - ocena obecności druzów, zaniku nabłonka barwnikowego lub neowaskularyzacji. |
2. |
Test Amslera - proste badanie domowe pozwalające wykryć metamorfopsję. |
3. |
Optyczna koherentna tomografia (OCT) - złoty standard diagnostyczny, pokazuje obrzęk, wysięki i zanik plamki. |
4. |
Angiografia fluoresceinowa (FA) - pozwala uwidocznić nieszczelne, patologiczne naczynia w postaci wysiękowej AMD. |
5. |
OCT-A (angiografia OCT) - nowoczesna, bezinwazyjna metoda oceny mikrokrążenia siatkówki. |
Leczenie
1. Leczenie postaci suchej AMD
Suplementacja AREDS2 (antyoksydanty, luteina, zeaksantyna, cynk, witaminy C i E) - spowalnia progresję choroby.
Zdrowa dieta (bogata w warzywa liściaste i kwasy omega-3).
Ochrona przed promieniowaniem UV i niebieskim światłem.
2. Leczenie postaci wysiękowej AMD
Iniekcje anty-VEGF (ranibizumab, aflibercept, brolucizumab, bevacizumab) - hamują neowaskularyzację i redukują wysięki.
Fotokoagulacja laserowa - stosowana rzadziej, w wybranych przypadkach CNV poza plamką.
Terapia fotodynamiczna (PDT - photodynamic therapy) - wykorzystuje werteporfinę i światło laserowe do zamknięcia patologicznych naczyń.
Powikładnia i rokowania
Postać sucha AMD może prowadzić do zaniku geograficznego, co powoduje trwałą utratę widzenia centralnego.
Postać wysiękowa może skutkować krwotokami do siatkówki i jej bliznowaceniem, co znacznie pogarsza rokowanie.
Regularne kontrole okulistyczne i wczesne wykrycie neowaskularyzacji umożliwiają szybkie wdrożenie leczenia i spowolnienie progresji choroby.
Profilaktyka
Zdrowy tryb życia - unikanie palenia tytoniu, kontrola ciśnienia tętniczego i poziomu lipidów.
Dieta bogata w luteinę i zeaksantynę (zielone warzywa, tłuste ryby).
Ochrona przed UV - noszenie okularów przeciwsłonecznych.
Samokontrola testem Amslera - umożliwia wczesne wykrycie zmian w widzeniu.
AMD to choroba, której nie można całkowicie wyleczyć, ale dzięki nowoczesnym metodom leczenia możliwe jest spowolnienie jej postępu i zachowanie jakości widzenia na dłużej. Wczesna diagnostyka i szybka interwencja są kluczowe dla skutecznej ochrony wzroku.